Alkoholkonsum und Alkoholabhängigkeit in Deutschland
Diagnostik
Zur Erfassung alkoholbezogener Probleme kommen grundsätzlich zwei unterschiedliche Ansätze zum Einsatz:
- die Erstellung klinischer Diagnosen nach offiziellen Klassifikationsschemata und
- die Feststellung problematischen Konsums auf Basis von Screening-Instrumenten.
Weit verbreitete Schemata zur Stellung klinischer Diagnosen sind die Internationale statistische Klassifikation der Krankheiten (ICD-10) [25] der Weltgesundheitsorganisation und das Diagnostische und Statistische Manual Psychischer Störungen (DSM-IV) [26] der US-amerikanischen Psychiatrischen Gesellschaft. Beide Klassifikationssysteme gehen davon aus, dass es sich bei Abhängigkeit um ein Symptomcluster handelt. Es werden Kriterien definiert, die über Checklisten erfragt oder mittels strukturierter Interviews erhoben werden. Diese Kriterien beinhalten Symptome von nicht-angepasstem Verhalten (z. B. rechtliche Probleme) sowie von körperlicher (z. B. Entzug) und psychischer Abhängigkeit (z. B. Kontrollverlust). Um von einer Alkoholabhängigkeit sprechen zu können, müssen innerhalb eines Jahres mindestens drei der definierten Kriterien vorliegen (• Tabelle 2). Seit ein paar Jahren gibt es eine neue Version des DSM (DSM-5), die nicht mehr von einer Alkoholabhängigkeit, sondern von einer Alkoholgebrauchsstörung spricht und diese nach Schweregrad einteilt [27].
Der Einsatz von kurzen Screenings wird in der medizinischen Versorgung in regelmäßigen Abständen für alle Altersgruppen empfohlen [28]. Für das schnelle Screening zur Identifizierung von Personen mit problematischem Konsum liegt eine Vielzahl einzelner Instrumente vor. Am weitesten verbreitet ist der Alcohol Use Disorders Identification Test (AUDIT) [29]. Der AUDIT erfasst neben Umfang und Art des Alkoholkonsums (z. B. episodisches Rauschtrinken) hauptsächlich Symptome von Abhängigkeit (z. B. Entzug) und alkoholbezogene Probleme (z. B. Gedächtnisprobleme). Insgesamt besteht der Test aus 10 Fragen mit einer möglichen Gesamtpunktzahl zwischen 0 und 40. Ab einer Summe von 8 Punkten wird von einem problematischen Konsum ausgegangen.

Epidemiologie
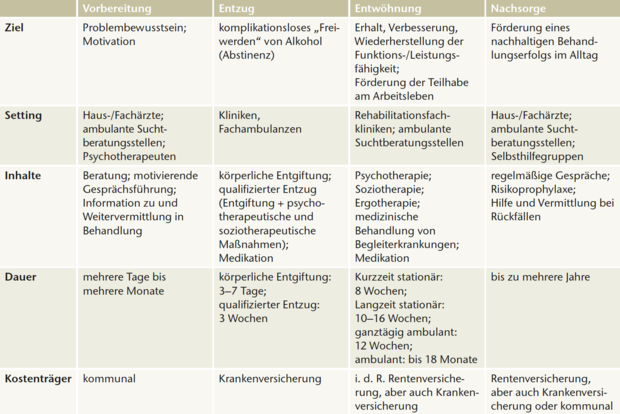
In Deutschland zeigten im Jahr 2012 etwa 3 % der erwachsenen Bevölkerung (18–64 Jahre) eine Alkoholabhängigkeit nach DSM-IV [30]. Das bedeutet, dass etwa 1,61 Mio. Menschen akut alkoholabhängig waren. Männer waren deutlich häufiger betroffen als Frauen (• Abbildung 2). Darüber hinaus kommt die Alkoholabhängigkeit in jüngeren Altersgruppen häufiger vor als bei Älteren.
Seit Mitte der 1990er Jahre hat die Verbreitung der Alkoholabhängigkeit zugenommen, insbesondere bei jungen Erwachsenen. Im Vergleich der Jahre 1997 und 2012 hat sich der Prozentsatz der Alkoholabhängigen bei den 18- bis 24-Jährigen von 3,6 % auf 6,1 % erhöht [31].
Hinweise auf einen problematischen Alkoholkonsum nach den Kriterien des AUDIT wiesen im Jahr 2015 etwa 20 % der 18- bis 64-Jährigen in Deutschland auf [32] (• Abbildung 2). Hochgerechnet entspricht dies rund 9,69 Mio. Personen. Über die Zeit ist der problematische Alkoholkonsum bei Männern stabil geblieben, während er bei Frauen zwischen 1997 und 2015 angestiegen ist [33].
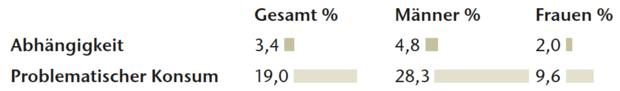
Therapie
Deutschland verfügt über ein umfangreiches Betreuungs- und Behandlungsangebot für Patienten mit einer Alkoholabhängigkeit. Allerdings ist das Angebot aufgrund der unterschiedlichen Zuständigkeiten von Kostenträgern recht fragmentiert. Zentral ist die Unterscheidung von akuten und postakuten Behandlungsmaßnahmen. Die erste Leistungsgruppe umfasst v. a. die körperliche Entgiftung und Entzugsbehandlung, deren Kosten von den Krankenversicherungen übernommen werden. Für postakute Maßnahmen der Entwöhnung und Rehabilitation ist i. d. R. die Rentenversicherung zuständig. Einen zusammenfassenden Überblick über die verschiedenen Phasen der häufig jahrelangen Behandlung der Alkoholabhängigkeit zeigt • Tabelle 3.
Vorbereitung
Der erste Kontakt eines Betroffenen mit dem Hilfesystem erfolgt meist über einen niedergelassenen Arzt, eine ambulante Beratungsstelle oder über das soziale Umfeld (Familie, Freunde, Arbeitsstelle). In dieser Phase der Vorbereitung auf eine konkrete Behandlung geht es primär darum, sich einzugestehen, dass ein Problem vorliegt, und Motivation aufzubauen, dieses behandeln zu lassen.
Entzug
Im zweiten Schritt wird der Körper vom Alkohol entgiftet. Wird diese Entgiftung von psychosozialen Interventionen zur Förderung der Änderungsbereitschaft und -kompetenz begleitet, spricht man von einer qualifizierten Entzugsbehandlung. Meist geschieht dies stationär unter ärztlicher Aufsicht, da unter Umständen massive Entzugserscheinungen bis hin zu lebensbedrohlichen Krampfanfällen und Bewusstseinsstörungen (Delir) auftreten können. Häufig wird die Entzugsbehandlung mit der Gabe von Medikamenten (Benzodiazepine wie Chlordiazepoxid, Diazepam oder Lorazepam bzw. Clomethiazol) begleitet, die die Häufigkeit und Schwere von Entzugssymptomen reduzieren.
Entwöhnung
An die Entzugsbehandlung sollte sich bestenfalls unmittelbar eine mehrwöchige Phase der Entwöhnung bzw. Rehabilitation anschließen, die stationär in Fachkliniken oder auch ambulant durchgeführt werden kann. Mithilfe psychotherapeutischer, soziotherapeutischer und ergotherapeutischer Maßnahmen soll die Funktions- und Leistungsfähigkeit der Betroffenen verbessert oder wiederhergestellt werden. Bei der Rehabilitation wird darüber hinaus die Teilhabe am Arbeitsleben gefördert. Die Phase der Entwöhnung kann unter Berücksichtigung der möglichen Risiken und nach Aufklärung über die Risiken im Einzelfall durch eine medikamentöse Rückfallprophylaxe (Acamprosat oder Naltrexon) ergänzt werden.
Nachsorge
Um nach der längeren Phase mit medizinischer und psychologischer Versorgung den erzielten Behandlungserfolg auch im Alltag aufrechterhalten zu können, wird eine Vernetzung verschiedener Nachsorgeangebote empfohlen. Diese sollen die Rückfallhäufigkeit, die Rückfalldauer und die Rückfallschwere minimieren und werden i. d. R. ambulant von niedergelassenen Ärzten und Suchtberatungsstellen durchgeführt und/oder integrieren den Betroffenen in Selbsthilfegruppen.
Kann kontrolliertes Trinken eine Alternative zur dauerhaften Abstinenz sein?
In Deutschland werden nur solche Entwöhnungsbehandlungen von den Kostenträgern übernommen, die als Therapieziel eine vollständige Abstinenz anstreben. Dem entgegen steht der Ansatz der Schadensminimierung, bei dem ein Mittelweg zwischen der totalen Aufgabe des schädlichen Verhaltens und dem aktuellen Ausmaß gefunden werden soll [34]. Im Zusammenhang mit Alkoholabhängigkeit spricht man von „kontrolliertem Trinken“. Befürworter dieses Ansatzes argumentieren, dass ein Paradigmenwechsel des Behandlungsziels zu einer erhöhten Akzeptanz von Suchtbehandlungen beitragen könnte [35].
Insbesondere Personen, die negative Einstellungen gegenüber einer Abstinenz haben, hätten so die Möglichkeit, eine Abhängigkeitsbehandlung zu beginnen, ohne sich dadurch auf ein Abstinenzziel festlegen zu müssen. In einer Metaanalyse zur Effektivität der unterschiedlichen Ansätze stellten die Autoren die gleiche Wirksamkeit von reduktions- orientierten und abstinenzorientierten Programmen fest [36].
Weiterhin zeigen Studien, dass Abhängigkeitsbehandlungen, die nachweislich zur Reduktion der Trinkmenge führen, auch langfristig die Mortalität reduzieren [37]. Diese wissenschaftlichen Erkenntnisse haben dazu geführt, dass in den aktuellen Leitlinien zur Therapie der Alkoholabhängigkeit auch die Reduktion der Trinkmengen als zumindest intermediäres Therapieziel für Alkoholabhängige anerkannt wird [28] (• Kasten 2). Dadurch soll die Eingangsschwelle deutlich gesenkt werden, um mehr Menschen in eine Behandlung zu führen. Allerdings bleibt die Reduktion auch in diesem Fall ein Zwischenschritt zur dauerhaften Abstinenz.
KASTEN 2: THERAPIEZIELE DER ENTWÖHNUNG
„Bei postakuten Interventionsformen ist Abstinenz bei Alkoholabhängigkeitssyndrom (ICD10: F10.2) primäres Therapieziel. Ist die Erreichung von Abstinenz z. Z. nicht möglich oder liegt schädlicher bzw. riskanter Konsum vor, soll eine Reduktion des Konsums (Menge, Zeit, Frequenz) im Sinne einer Schadensminimierung angestrebt werden.” [28]
Versorgungsrealität
Alkoholabhängigkeit gilt als die am höchsten stigmatisierte psychische Störung [38], sie ist mit einem erhöhten Risiko für soziale Probleme, Folgeerkrankungen und vorzeitige Sterblichkeit verbunden [39, 40] und verursacht hohe gesellschaftliche Kosten [6]. Studien zur Behandlungsnachfrage weisen jedoch darauf hin, dass lediglich ein geringer Anteil der Betroffenen Hilfe in Anspruch nimmt [41, 42].
In Deutschland liegt die Behandlungsrate von Personen mit einer Alkoholstörung deutlich unter der von Personen mit drogenbezogenen Störungen [41]. Lediglich 47,8 % der Alkoholabhängigen gaben im Rahmen des Epidemiologischen Suchtsurveys 2012 an, die schädlichen Wirkungen des Konsums auch wahrzunehmen. Hochrechnungen gehen zudem davon aus, dass von den abhängigen Alkoholkonsumenten lediglich zwischen 10,8 % und 22,5 % hausärztliche Hilfe, Psychotherapie, ambulante Suchtberatung, stationäre Entgiftung oder stationäre Rehabilitation in Anspruch nehmen [41]. Neben einem mangelnden Problembewusstsein spielen auch Scham und der Wunsch der Betroffenen, das Problem selbst zu lösen, eine wichtige Rolle für die geringe Inanspruchnahme [4]. Könnte die Nutzung von therapeutischen Angeboten von bisher 10 % auf 40 % der Betroffenen erhöht werden, ließen sich nach einer aktuellen Modellrechnung pro Jahr rund 2 000 Menschenleben in Deutschland retten [16].